我覺得還是得寫點關于麻醉機的東西,不寫點啥,這個梗過不去,麻醉機就這幾種氣體,它從哪里來?在哪里混合?如何進入呼吸回路?最后又去哪里?天天用,卻搞不懂原理,很扎心!
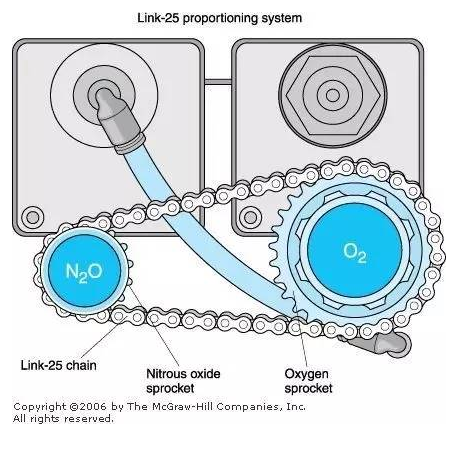
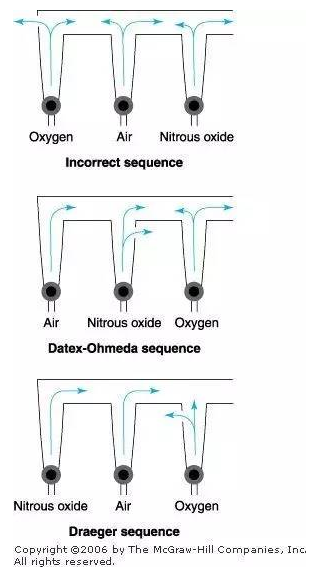
麻醉機的基本組成 麻醉機在工作中首先把高壓氣體 ( 空氣、氧氣 O2、 笑氣 N2O 等 ) 經減壓閥減壓,得到壓力低且穩定的氣體,再通過流量計、O2-N2O 比例調控裝置調節產生一定流量和比例的混合氣體,進入呼吸管路 。 麻醉藥物經揮發罐生成麻醉蒸氣,并控制所需定量的麻醉蒸氣進入呼吸回路,隨混合氣體一起送給患者。 其主要有供氣裝置、蒸發器、呼吸回路、二氧化碳吸收裝置、麻醉呼吸機、麻醉廢氣清除系統等組成。 (一)供氣裝置 這部分主要有氣源、壓力表和減壓閥、流量計、配比系統組成。 手術室一般是由中心供氣系統提供氧氣,氧化亞氮,空氣。胃腸鏡室一般是鋼瓶氣源。這些氣體在最初都是高壓的,必須經過兩步減壓才能使用。于是就有了壓力表和壓力減壓閥。減壓閥就是把原來高壓壓縮氣體降至可以安全使用的,恒定的低壓氣體,供麻醉機安全使用。一般高壓氣筒滿筒時壓力為140kg/cm2,經過減壓閥后,最后降為3~4kg/cm2左右,也就是我們經常在教科書看見的0.3~0.4MPa,適用于麻醉機工作的恒定低壓。 流量計能準確地控制和量化到達新鮮氣體出口的氣流量。現在最常見的還是懸浮轉子式流量計。 打開流量控制閥后,氣體可自由通過浮標和流量管間的環形間隙。設定流速,浮標在設定值位置平衡自由旋轉,此時氣流對浮標向上的作用力等于浮標自身重力。使用時,旋轉鈕不要用力過猛及懸擰過緊,否則容易導致頂針扭彎,或者閥座變形,使氣體關閉不全而漏氣。 為了防止麻醉機輸出低氧性的氣體,麻醉機還有流量計聯動裝置和氧比例監控裝置,使新鮮氣體出口輸出的最低氧濃度保持在25%左右。采用的是齒輪聯動的原理。在N?O流量計鈕上,倆齒輪之間用鏈條連接,O?旋轉一圈,N?O旋轉兩圈。當單獨旋開O?流量計針型閥時,N?O流量計保持不動;當旋開N?O流量計時,O?流量計隨之聯動;兩個流量計均打開時,逐漸關閉O?流量計,N?O流量計也隨之聯動下降。 另外,不知道大家有沒有觀察過流量計的順序問題,其實這也有講究。也就是把氧流量計安裝在最靠近共同出口處,萬一在氧上風位發生的漏口,這樣流失的大部分是N?O或者空氣,O?損失最少。當然,它的順序也不能保證不發生因流量計破裂所致的低氧。 (二)蒸發器 (三)呼吸回路 現在臨床上最常用的是循環回路系統,也就是CO?吸收式系統。它可分為半緊閉型和緊閉型。半緊閉型是呼出氣經過CO?吸收劑的吸收后,有部分重復吸入;緊閉型是呼出氣經過CO?吸收劑吸收后,全部重復吸入。看看結構圖,APL閥關閉為緊閉系統, APL閥打開為半緊閉系統, 2個系統實際上就是 APL閥所處的2種狀態。 主要有7個部分組成:①新鮮氣源;②吸入、呼出單向閥;③螺紋管;④Y型接頭;⑤溢氣閥或減壓閥(APL閥);⑥儲氣囊;⑦CO?吸收罐。吸氣呼氣單向閥能確保氣體在螺紋管內單向流動。另外每個部件的順利也是有講究的,一是為了氣體單向流動,二是為了防止回路內呼出CO?的重復吸入。比起開放型呼吸回路,這種半緊閉或者緊閉型呼吸回路能允許呼吸氣重復吸入,減少呼吸道水和熱的丟失,也能減輕手術室污染,麻醉藥的濃度也比較穩定。但是有個明顯的缺點,它會增加呼吸阻力,而且呼出氣容易凝集在單向活瓣上,這就需要按時及時清理單向活瓣上的水。 (四)二氧化碳吸收裝置 吸收劑有鈉石灰和鈣石灰,還有鋇石灰,這個少見。因為指示劑的不同,吸收CO?后,顏色改變也不同。科室用的鈉石灰是顆粒狀,其指示劑是酚酞,新鮮時無色,耗竭后變為粉紅色。早晨檢查麻醉機一定不要忽略它,最好術前就更換,不要等到術中用完了才想起來更換。這錯我犯過。 (五)麻醉呼吸機 與恢復室的呼吸機相比較,麻醉呼吸機的呼吸模式比較簡單。所需要的呼吸機只能夠改變通氣量、呼吸頻率和吸呼比,能運行 IPPV,基本上就能使用。人體自主呼吸的吸氣期,膈肌收縮,胸廓擴張,胸內負壓增大,使氣道口與肺泡之間產生壓力差,氣體進入肺泡內。機械呼吸時,則多利用正壓形成壓力差,將麻醉氣流壓入肺泡,停止正壓時借胸、肺組織彈性回縮,產生與大氣壓的壓差,將肺泡氣排向體外。因而呼吸機具備四項基本的功能,即充氣、吸氣向呼氣轉換,排出肺泡氣體以及呼氣向吸氣的轉換,依次循環往復。 如上圖,驅動氣與呼吸回路是互相隔離的,驅動氣是在風箱盒內,而呼吸回路氣體是在呼吸皮囊內。吸氣時,驅動氣進入風箱盒,其內的壓力升高,呼吸機釋放閥門首先關閉,這樣氣體不會進入殘氣清除系統,這樣一來,呼吸皮囊內的麻醉用氣體受到壓縮,就被擠入病人氣道了。呼氣時,驅動氣離開風箱盒,風箱盒內的壓力降至大氣壓,但呼氣先充滿呼氣皮囊,這是因為這個閥門里面有個小球,有重量,只有當風箱內的壓力超過2~3cmH?O時,這個閥門才會打開,也就是多于的氣體才能通過它進入殘氣清除系統。說白了,這個上升型的風箱會產生2~3cmH?O的PEEP(呼氣末正壓)。呼吸機的呼吸周期切換,有 3 種基本模式,即定容、定壓及定時切換。目前多數麻醉呼吸器采用的是定容切換模式,即在吸氣相時將預設的潮氣量,送入病人的呼吸道直至肺泡,以完成吸氣相,而后切換到預設時間的呼氣相,由此構成呼吸周期,其間預設的潮氣量、呼吸頻率及呼吸比值是三項調整呼吸周期的主要參數。 (六)廢氣清除系統 顧名思義,就是處理廢氣的,防止手術室的污染。工作中也不大關心此項,但是,這個廢氣管道不能堵塞,否則氣體都被擠入患者肺內了,后果可想而知。 寫到這里,也就是對麻醉機有個宏觀上的了解,把這幾部分聯系起來,動起來,就是麻醉機的工作狀態了。當然,這里面還是有很多細節問題需要慢慢斟酌,能力有限,暫且不刨根問底。理論歸理論,看的寫的再多,總得歸到工作中,還是得實際操作,畢竟說的好不如做得好。 關于麻醉機你必須搞懂的3個知識點: 半緊閉回路 VS 半開放回路 可以說,通過字面意思,很難理解「半緊閉」和「半開放」有什么區別(根本就沒有區別吧!)。不用糾結了,看看現代麻醉學中是怎么定義的。 呼吸回路分4類: 開放式:呼出氣體完全不被重復吸入; 半開放式:無CO2吸收裝置,有部分呼出氣體被重復吸入; 半緊閉式:有 CO2吸收裝置,大部分呼出氣體被重復吸入; 緊閉式:有 CO2吸收裝置,呼出氣體全部被重復吸入; APL 閥的作用 手動通氣(Man)模式:手動通氣時應調整 APL 閥在合適的數值(20-30 cmH2O)。通過手捏皮球,給予正壓通氣,當進氣時壓力超過限壓閥的設定值時,多余氣體通過 APL 閥排出。 自主呼吸(Spont)模式:自主呼吸時應把 APL 閥調整在“全開”的狀態。自主呼吸是通過胸腔的負壓吸氣,因此,只有在呼氣相通過 APL 閥排除多余氣體。 機械通氣時,多余的氣體經由壓力緩解閥(不同于 APL 閥)排出。所以,與 APL 閥的值無任何關系。 螺紋管和死腔量的關系 答案是“螺紋管的大小、長短與死腔量無關”。 所謂的死腔就是指參與通氣但未參與氣體交換的那一部分,也就是 Y 型接頭和氣管導管的部分或面罩或喉罩的空腔。 螺紋管的順應性(膨脹容積)和氣體壓縮(壓縮容積)可增加無效腔,但這種效應產生的影響微乎其微注。 ——2015麻醉年會知識更新 關于吸入麻醉必須知道的3個概念: MAC值(最小肺泡濃度):能使50%的患者對標準化刺激(如切皮)無動作反應的最低吸入麻醉藥肺泡濃度。 摩根麻醉學中寫道:大體上1.3MAC的任何吸入麻醉藥都可以抑制95%患者對傷害性刺激的動作反應; 因此,在沒有麻醉深度和呼氣末麻醉氣體濃度監測的情況下,我們的目標就是控制吸入麻醉藥的肺泡濃度(平衡狀態下,麻醉藥物肺泡分壓=動脈分壓=中樞神經系統分壓)。 假設我們控制得很理想,吸入麻醉藥的肺泡濃度保持在1.3MAC,那么隨著時間的延長,肺泡內麻醉氣體分壓與血中氣體分壓相平衡,腦組織中藥物達到一定濃度,達到我們所需要的理想麻醉狀態。 血/氣分配系數:麻醉氣體在血中和肺泡中達到平衡時兩個濃度的比值。 時間常數:當容器內的氣體有62.3%被新鮮氣體所占據的時間稱為1個時間常數。 通常需要3個時間常數,容積內95%的氣體被新鮮氣體混合占據,可以看做吸入麻醉藥的洗入過程。 換句話說,不是你揮發罐一開到3,肺泡內的濃度就能達到3。 如果想要快速改變肺泡內的麻醉氣體濃度,應增加新鮮氣流量,時間常數與氣流量呈反比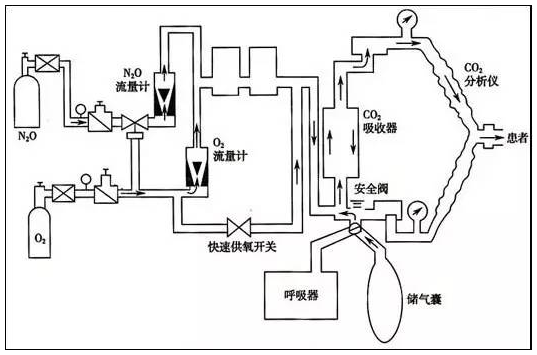
蒸發器是一種能將液態的揮發性麻醉藥轉變成蒸汽,并按一定量輸入麻醉環路的裝置。各種蒸發器型號及各特點不少,但總體的設計原理如圖。
混合氣(也就是O?、N?O、空氣)進入蒸發器后分為兩路,一路為不超過總量20%的小股氣流,進入蒸發室帶出麻醉藥蒸汽;另一路為超過總氣流量約80%的較大股氣流量,直接進入主氣道而輸入麻醉環路系統。最終兩路氣流匯集成混合氣流供病人吸入,兩路氣流量的分配比例取決于各路氣道內的阻力,后者通過濃度控制鈕進行調控。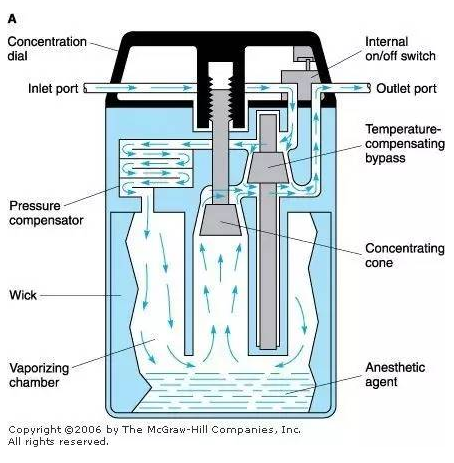
在此我想理清一下APL閥的作用。有幾個關于它的問題想不明白。我問同學,都說不清;我之前問過老師,他也給我看了視頻,一目了然。APL閥,也叫溢氣閥或減壓閥,英文全稱是adjustable pressure limiting,無論從中文還是英文,想必大家有點明白門路了,這個是限制呼吸管路壓力的閥門。手控下,如果呼吸管路內的壓力高于APL的限制值,則氣體就從閥門跑出來,來降低呼吸管路內的壓力。想想在輔助通氣時,有時候捏著皮球比較漲,就趕緊去調APL值,目的就是為了放放氣,降降壓力。當然這個APL值一般都是30cmH?O。這是因為一般來說,氣道峰壓要<><30cmh?o,這樣發生氣胸的可能性就比較小。科室里的apl閥是通過彈簧來控制的,標有0~70cmh?o。機控下,就沒apl閥啥事了。因為氣體不再通過apl閥了,它去跟呼吸機相連,系統內壓力過高時會從麻醉呼吸機風箱的多余氣體排放閥卸壓,>
血/氣分配系數越小,升高血中麻醉氣體的分壓越快,誘導越快;同樣,蘇醒期清除的也快。